Diabetes mellitus Typ 1 wird das Stadium erreichen, in welchem lebensbedrohliche und schwere Komplikationen entstehen können, die nicht mehr nur mit einer Insulintherapie kontrolliert werden können.
Seit den 80ern ist bekannt, dass die BCRO fetale Vorläuferzellentransplantation die einzige Therapiemethode für derartig fortgeschrittene Stadien von Diabetes ist. Bevor die BCRO fetale Zellentransplantation in der UdSSR 1984 eingeführt wurde gab es keinen Erfolg bei der aus Deutschland stammenden Zelltherapie von Diabetes mellitus und deren Komplikationen.
 Bereits im Jahr 1930 sagte Alexis Carell, Gewinner des Nobelpreises für Medizin, dass die Insulintherapie alleine Diabetes mellitus nicht heilen kann sondern nur die richtige Zelltransplantation. Diese Aussage ist noch heute gültig – sogar auch nach den in den USA breit beworbenen klinischen Studio DCCT („Diabetes Control and Complications Trial" (DCCT; deutsch: Studie über die Kontrolle von Diabetes und Komplikationen bei Diabetes) .
Bereits im Jahr 1930 sagte Alexis Carell, Gewinner des Nobelpreises für Medizin, dass die Insulintherapie alleine Diabetes mellitus nicht heilen kann sondern nur die richtige Zelltransplantation. Diese Aussage ist noch heute gültig – sogar auch nach den in den USA breit beworbenen klinischen Studio DCCT („Diabetes Control and Complications Trial" (DCCT; deutsch: Studie über die Kontrolle von Diabetes und Komplikationen bei Diabetes) .
Insulin verhindert den Tod neuerkrankter an Diabetes, meist Kinder oder einer jungen Person, aber es kann die Entwicklung von weiteren Komplikationen nicht aufhalten. Diese Komplikationen führen zu ernsten Nachwirkungen und nach jahrelangem Leiden schlussendlich zum Tod.
Die zugrundliegende Ursache aller durch Diabetes entstandenen Komplikationen sind mikroangiopathische Veränderungen wobei die Ätiologie dieser Veränderungen noch immer nicht klar ist und das liegt aber nicht nur an einem Mangel an Insulin. Es gibt Theorien, nach denen der Schwierigkeitsgrad und der chronische Verlauf der Hyperglykämie zur
- Protein-Glykosilierung mit irreversibler Bindung der Glukose mit freien Aminogruppen von Proteinen und zur Bildung von fortgeschrittenen Endprodukten der Glykation führen kann,
- erhöhten Aufnahme von Glukose im Gewebe, abhängig vom Insulin über den Polyol metabolischen Weg, was zur Akkumulation von Sorbitol in Zellen, wachsenden Zellödemen und Blutgefäßverstopfungen führt. Dies ist auch die eigentliche Ursache von mikroangiopathischen Komplikationen bei Diabetes Typ 1.
Die Ursache könnte aber auch ein Mangel an sonstigen Hormonen sein, die neben Glukagon und Insulin von Zellen der Langerhans-Inseln (Inselzellen) in der Bauchspeicheldrüse produziert werden. Noch wahrscheinlicher ist es, dass der Mangel an verschiedenen Hormonen erhöhte Anforderungen ans regulierende System des Kohlenhydrat- und Fettstoffwechsels stellt, vor allem auf die Hypothalamus-Hypophysen-Nebennierenrinden-Achse. Die Leber als Hauptorgan des Stoffwechsels könnte auch die Ursache sein, da Diabetes bedingte Komplikationen ihre Überlastung und infolgedessen unvermeidlichen Erschöpfung dieses Organs signalisieren.
Die seit 1984 veröffentlichten Daten von tausenden sehr erfolgreichen mit der BCRO fetalen Vorläuferzellentransplantation in der klinischen Praxis behandelten Diabetikern sprechen für sich. Diese Daten beziehen Patienten mit ein, die an Diabetes mellitus Typ 1, dem gemischten Typ 1/2 und teilweise an einer der folgenden Komplikationen leiden:
- Diabetische Retinopathie
- Diabetische Nephropathie
- Diabetische Polyneuropathie
- Diabetische arterielle Krankheiten, insbesondere der unteren Extremitäten, aber auch des Gehirns und des Herzens.
 Das gilt ebenfalls für
Das gilt ebenfalls für
- Brittle Diabetes Mellitus bei Kindern und
- Diabetes mellitus während der Schwangerschaft oder durch Diabetes mellitus bedingte Unfruchtbarkeit bei Frauen und habituelle Fehlgeburten.
Die Bio-Cellular Research Organization Ltd ('BCRO') reichte im Februar 1999 vier Anträge zur Untersuchung von neuen Medikamenten an die behördliche Lebensmittelüberwachungs- und Arzneimittelzulassungsbehörde der USA für die Behandlung von lebensbedrohlichen und schweren Komplikationen verursacht durch IDDM (Insulin Dependent Diabetes Mellitus) wie:
- der Diabetischen Retinopathie
- der Diabetischen Nephropathie
- der Diabetischen Polyneuropathie
- Arteriellen Krankheiten der unteren Extremitäten
durch die BCRO Methode zur Zelltransplantation, die auf dieser Website beschrieben wurde.
Die Erfolgsquote der Behandlungen durch unsere Methode der Zelltransplantation liegt zum Beispiel bei
- 65% bei diabetischer Retinopathie in der pre-proliferativen Stufe
- 60% bei diabetischer Nephropathie in der pre-urämischen Stufe
- 98% bei diabetischer Polyneuropathie
- 65% bei arteriellen Krankheiten der unteren Extremitäten in der vorgangränen Stufe.
Je früher der Patient die Stammzelltransplantation nach der Diagnose diabetischer Komplikationen erhält, desto besser ist die Erfolgsquote einer derartigen Therapie.
Bis zu 80% der an therapeutisch unkontrollierbaren Brittle Diabetes leidenden Kinder hatten zum Zeitpunkt ihrer Zuweisung zur Zelltherapie schon typisch diabetische Komplikationen entwickelt. Und solche Patienten profitieren von einer derartigen Therapie in 85% der Fälle.
Eine unbekannte Anzahl von Kindern mit Diabetes mellitus in der Anfangsphase wurde erfolgreich mithilfe der Zellentransplantation behandelt. Einige konnten geheilt werden und bei den anderen Patienten kam es zumindest zu einer Verzögerung bei der Entstehung der juvenilen Diabetes.
Es wäre aufgrund der bekannten schädlichen Auswirkungen von Diabetes auf das Wachstum und die Entwicklung dieser Kinder von unschätzbarem Wert, wenn man den Beginn der Kinder-Diabetes um ein oder mehrere Jahre verschieben könnte.
Wenn eine an Diabetes leidende Frau mehr als ein Jahr erfolglos wegen Unfruchtbarkeit in Behandlung war, sollte man die Stammzellentransplantation ernsthaft in Erwägung ziehen. Auch wenn eine Frau mit Diabetes mellitus 2-3 Fehlgeburten hatte, sollte die Stammzelltransplantation angewendet werden.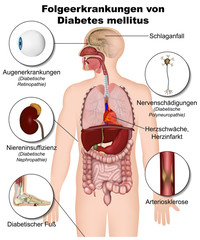
Wenn eine schwangere Diabetikerin ein Baby mit einem diabetischen „fetal distress“ Syndrom zur Welt bringt, sollte vor der nächsten Schwangerschaft oder sogar während der nächsten Schwangerschaft (zwischen der 12. und der 16. Woche) eine Stammzelltransplantation durchgeführt werden.
Die Aufbereitung von fetalen Zellentransplantate mit der BCRO Methode, die ein einzigartiges System der primären Gewebekultur beinhaltet, senkt die Immunogenität der Zellentransplantate in einem derartigen Ausmaß, dass keine Immunsuppression notwendig ist, die insbesondere für die Behandlung von Diabetes mellitus von großer Bedeutung ist.
Für Diabetikern ist es neben den bekannten Nebenwirkungen ein spezifisches Problem der Immunsuppression, dass sie in den Beta-Zellen der Langerhans-Inseln einen erhöhten metabolischen Bedarf verursacht, sodass ihre Fähigkeit, Insulin zu produzieren, ausgeschöpft werden kann.
Dieser nachteilige Effekt ist bei Inselzellentransplantationen viel größer als bei Organtransplantationen der Bauchspeicherdrüse.
Wie die klinische Erfahrung der vergangenen Jahrzehnte zeigt, kann nur die Transplantation von fetalen Vorläuferzellen das unerbittliche Fortschreiten der durch Diabetes mellitus hervorgerufenen Komplikationen aufhalten.
Diabetes mellitus Typ 2, auch als "Altersdiabetes" bekannt, ist in 90% der weltweiten Fälle eine Kombination von Insulinresistenz mit unzureichender kompensatorischer Reaktion von Beta-Zellen der Langerhans-Inseln der Bauchspeicheldrüse, die häufig Hand in Hand mit Fettleibigkeit geht. Diabetes Typ 2 kann, sofern die Fettleibigkeit bei Patienten nicht stark ausgeprägt ist, mit BCRO fetalen Vorläuferzelltransplantation behandelt werden.

